Symptome und Anzeichen eines männlichen Hypogonadismus
Männer mit anhaltend niedrigen Testosteronwerten sollten behandelt werden, wenn klinische Symptome eines Testosteronmangels vorliegen.1,2
Manifestation eines Testosteronmangels
Die klinischen Manifestationen des Hypogonadismus hängen zum einen vom Alter bei Krankheitsbeginn ab, d.h. ob er bereits präpubertär vorlag oder erst nach der Pubertät auftrat. Zum anderen spielt auch die Ursache, der Schweregrad und die Dauer des Testosteronmangels eine Rolle (Tab. 1). Bei den Symptomen wird zwischen klinischen, sexuellen sowie kognitiven und psychovegetativen Symptomen unterschieden.1,2
Ein erblich bedingter Hypogonadismus bzw. bereits im Kindesalter erworbene Schädigungen der Hodenfunktion führen zu einer beeinträchtigten oder verzögerten Pubertätsentwicklung. Bei Manifestation im Erwachsenenalter können sich unter anderem folgende Anzeichen und Symptome entwickeln:1,2
Klinische Symptome:
- Reduziertes Hodenvolumen
- Verminderte Körperbehaarung
- Männliche Infertilität
- Abnahme der Muskelmasse und Muskelkraft
- Viszerales Übergewicht
- Metabolisches Syndrom
- Insulinresistenz und Typ-2-Diabetes mellitus
- Reduzierte Knochendichte und Osteoporose
- Anämie
Sexuelle Symptome:
- Verminderte Libido
- Erektile Dysfunktion
- Abnahme nächtlicher Erektionen in Häufigkeit und Ausprägung
Kognitive und psychovegetative Symptome:
- Hitzewallungen
- Stimmungsschwankungen
- Antriebslosigkeit
- Schlafstörungen, Müdigkeit
- Depression
- Verminderte kognitive Funktion
Tabelle 1: Klinische Manifestationen des männlichen Hypogonadismus bei Eintritt vor bzw. nach der Pubertät.1,2
| Patientencharakteristika | Anzeichen und Symptome |
|---|---|
| Hypogonadismus vor der Pubertät | Verzögerte Pubertät, kleine Hoden, Hodenhochstand, Gynäkomastie, hohe Stimmlage, nicht geschlossene Epiphysenfugen, lineare Wachstumskurve bis ins Erwachsenenalter, eunuchoider Habitus, spärliche Körper- und Gesichtsbehaarung, Infertilität, geringe Knochenmasse, Sarkopenie, vermindertes sexuelles Verlangen / Aktivität |
| Hypogonadismus im Erwachsenenalter | Verminderte Körper- und Gesichtsbehaarung (reduzierter Bartwuchs), reduziertes Hodenvolumen, Rückgang von Muskelmasse, Zunahme von (bauchbetontem) Körperfett, Gynäkomastie, reduzierte Knochendichte / Osteoporose, milde Anämie, verminderte Libido, erektile Dysfunktion, Infertilität, Schlafstörungen, Depression, Antriebslosigkeit |
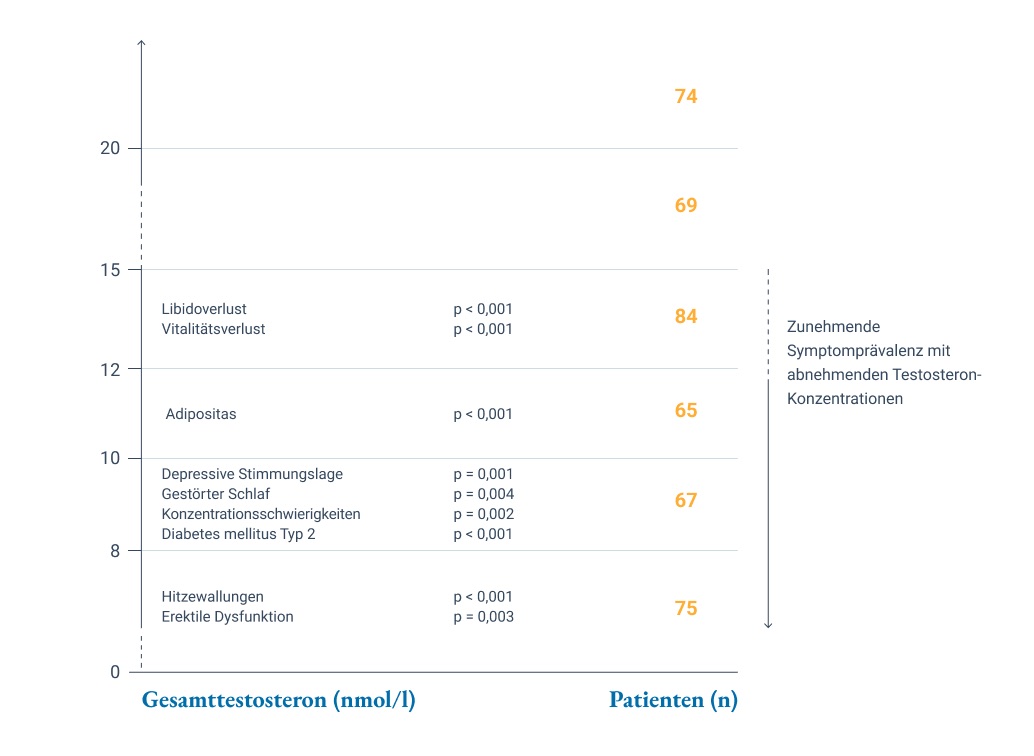
In einer Studie an 434 Männern (Alter 50–86 Jahre), die eine andrologische Ambulanz aufsuchten, wurde im Hinblick auf die Prävalenz der Symptome im Verhältnis zum Testosteronspiegel berichtet, dass die Prävalenz des Libidoverlusts oder der nachlassenden Vitalität bei Gesamttestosteron-Werten unter 15 nmol/l (4,32 ng/ml) signifikant anstieg (p < 0,001), während Depressionen, Schlafstörungen und Konzentrationsschwierigkeiten bei Werten unter 10 nmol/l (2,88 ng/ml) signifikant häufiger auftraten (p < 0,01) sowie erektile Dysfunktion bei Werten unter 8 nmol/l (2,30 ng/ml) (Abb. 1).3
Empfehlungen der EAU-Leitlinie zur Diagnose
Gemäß der Leitlinie „Sexual and Reproductive Health“ der European Association of Urology (EAU) liegt ein männlicher Hypogonadismus nur dann vor, wenn dauerhafte typische klinische Symptome und der gesicherte laborchemische Nachweis eines Testosterondefizits bestehen. Die EAU verweist auf einen unteren Grenzwert von 12 nmol/l für das Gesamttestosteron bzw. 220 pmol/l für das freie Testosteron.1
Hier erhalten Sie weiterführende Informationen zur Diagnostik des Testosteronmangels.
-
Salonia et al. Guidelines on Sexual and Reproductive Health. Chapter 3: Male Hypogonadism. European Association of Urology 2024. Online unter: https://uroweb.org/guidelines/sexual-and-reproductive-health/. Letzter Zugriff: 25.07.2024.
-
Dohle GR et al. EAU-Leitlinie „Männlicher Hypogonadismus“. J Reproduktionsmed Endokrinol 2020; 17 (2): 66-85.
-
Zitzmann M. Testosterontherapie im Alter bei Hypogonadismus und Komorbiditäten. Internist. 2020; 61: 549–557.