
Therapieformen bei zyklusbedingter Mastodynie
Verschiedene Therapieformen stehen für die Behandlung der zyklusbedingten Mastodynie zur Verfügung. Diese variieren nach Stärke und Dauer der Beschwerden. Die Applikation eines Progesteron-Gels auf die schmerzende Brust gilt als wirksame und gut verträgliche Therapie bei zyklusbedingter Mastodynie. Informieren Sie sich hier über verschiedene Behandlungsoptionen inklusive verfügbarer Studiendaten zur lokalen Therapie mit bioidentischem Progesteron.
Die Wahl der geeigneten Therapie bei zyklusbedingter Mastodynie hängt entscheidend von der Schwere und Dauer der Symptome ab1. Je nach Schwere richtet sich die Behandlungsmethode danach, ob es sich bei den Beschwerden um milde bis moderate oder schwere Schmerzen handelt. Im Falle schwerer Schmerzen wird zusätzlich unterschieden zwischen Schmerzen, die weniger als 6 Monate oder länger als 6 Monate bestehen (Tab. 1).
Tabelle 1: Therapie der zyklusbedingten Mastodynie nach Schmerzintensität und -dauer (modifiziert nach Günther 20102)
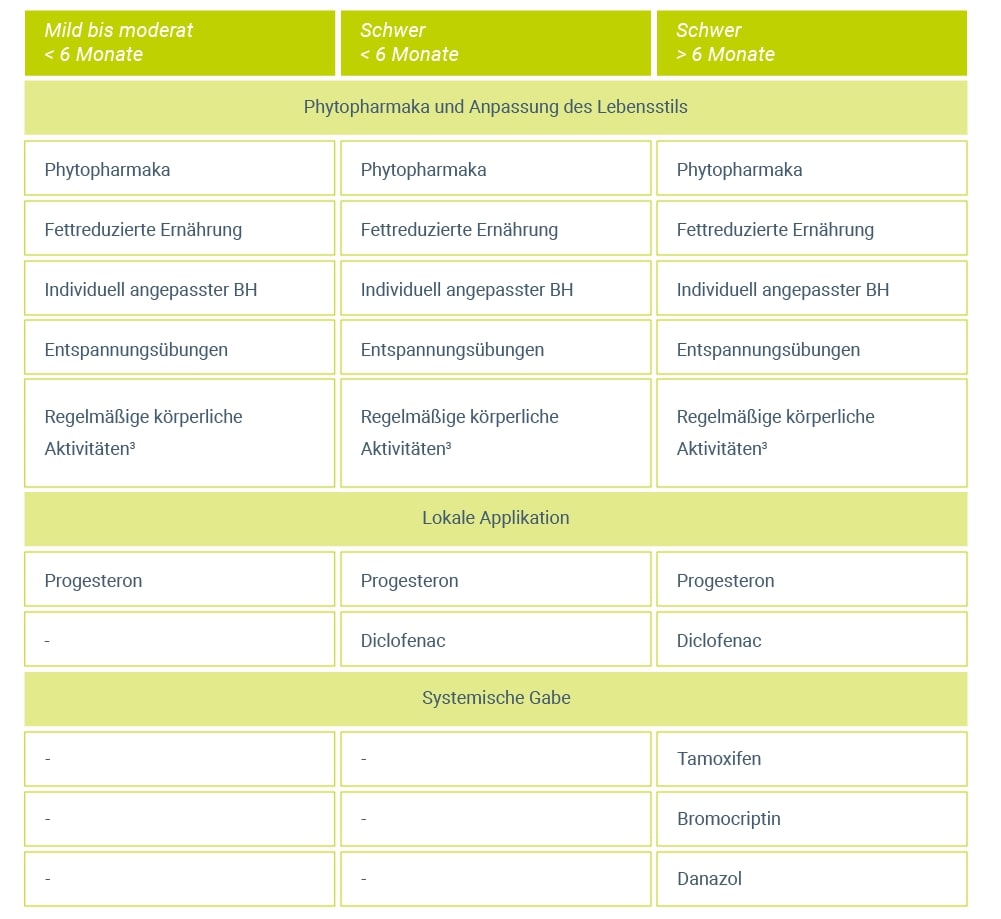
Die Beschwerden einer zyklusbedingten Mastodynie lassen sich meist bereits durch die Einnahme von Phytopharmaka oder eine Ernährungsumstellung lindern2. Bewährt haben sich unter den Phytopharmaka Leinsamen als Leinsamenpuder (25 g Leinsamen/Tag) und Mönchspfeffer (Vitex agnus castus) in einer Dosierung von 3,2–4,8 mg täglich. Eine Schmerzreduktion unter Einnahme der genannten Phytopharmaka konnte in randomisierten kontrollierten Studien nach 2 bis 3 Monaten nachgewiesen werden3.
Ferner wurde ermittelt, dass sich Frauen mit zyklusbedingter Mastodynie häufig fettreich ernähren. So wurden bei diesen Patientinnen vermehrt gesättigte Fettsäuren im Blut gemessen. Es wird daher angenommen, dass sich eine fettarme Ernährung positiv auf die Beschwerden der zyklusbedingten Mastodynie auswirken kann. Betroffene sollten allerdings darauf achten, dass sie mit der Nahrung eine ausreichende Menge gesunder ungesättigter Fettsäuren, z. B. in Form von fettreichem Fisch, pflanzlichen Ölen, Avocados und Nüssen zu sich nehmen. Zudem hat sich das Tragen eines individuell angepassten Büstenhalters als effektive Maßnahme gegen Brustschmerzen erwiesen2. Schätzungen zufolge tragen insgesamt 70 % der Frauen keinen optimal sitzenden Büstenhalter4. Bei 85 % der Patientinnen kann schon durch das Tragen eines gut angepassten Büstenhalters nach 3 Monaten eine Schmerzreduktion erzielt werden3. Entspannungsübungen wie autogenes Training oder progressive Muskelrelaxation sowie regelmäßige sportliche Aktivitäten tragen ebenfalls zur Schmerzlinderung bei. Zu den empfohlenen Sportarten zählen Gymnastik, Schwimmen oder Walking3.
Eine weitere Therapiemöglichkeit bei zyklusbedingter Mastodynie stellt die lokale Anwendung von Progesteron in Form eines Gels dar. Nach Auftragung des Gels auf beide Brüste dringen etwa 10 % des Progesterons durch die Haut in den Körper ein und antagonisieren dort die Wirkung des Estradiols5.
Bei milden bis moderaten Beschwerden reichen die oben genannten Maßnahmen zur Behandlung der zyklusbedingten Mastodynie meist aus. Im Falle von schweren Schmerzen muss gegebenenfalls auf weitere Therapiemaßnahmen zurückgegriffen werden. Bei schweren Schmerzen, die seit weniger als 6 Monaten bestehen, kann die zusätzliche Anwendung von lokal applizierten Schmerzmitteln notwendig werden2. Auch eine analgetische Therapie mit oralen nicht steroidalen Antirheumatika (NSARs) gilt als effektive Maßnahme gegen den Schmerz6 und kann in bis zu 80 % der Fälle die Beschwerden der zyklusbedingten Mastodynie lindern4. Aufgrund der Gefahr von systemischen Nebenwirkungen sollte hier jedoch vorzugsweise auf lokale Präparate zurückgegriffen werden, die NSARs enthalten. In einer Studie an 108 Mastodynie-Patientinnen (60 davon mit zyklusbedingter Mastodynie) hat sich Diclofenac-Gel deutlich effektiver im Vergleich zu Placebo oder Ibuprofen-Gel gezeigt7. Darüber hinaus wurden keine Nebenwirkungen verzeichnet7. Gemäß einer Metaanalyse kann durch die lokale Anwendung von 3 × täglich 20 mg Diclofenac-Gel über einen Zeitraum von 2 Monaten eine Schmerzreduktion von etwa 60 % erreicht werden3.
In schweren Fällen, bei denen die Beschwerden länger als 6 Monate andauern, muss gegebenenfalls auf eine zusätzliche systemische Therapie, beispielsweise mit Tamoxifen, Bromocriptin oder Danazol, zurückgegriffen werden2,8. Vor der Initiierung systemischer Therapien ist jedoch eine Nutzen-Risiko-Bewertung durch den behandelnden Arzt/die behandelnde Ärztin ratsam. Grund hierfür ist, dass häufiger und zudem schwerere Nebenwirkungen auftreten können als dies bei lokalen Therapeutika der Fall ist. So kann bereits die kurzfristige orale Einnahme von Tamoxifen zu Thromboembolien führen. Diese Therapie ist somit für Frauen mit erhöhtem Thromboserisiko nicht geeignet2. Die Gabe von Bromocriptin kann Übelkeit und Erbrechen sowie orthostatische Hypotension und Kopfschmerzen zur Folge haben. Das einzige seitens der Lebensmittelüberwachungs- und Arzneimittelbehörde der Vereinigten Staaten (U. S. Food and Drug Administration, FDA) bei Mastodynie zugelassene Medikament ist Danazol8. Unter Einnahme dieses mit Testosteron verwandten Steroidhormons kommt es bei 30 % der Anwenderinnen zu Gewichtszunahmen, Störungen des Menstruationszyklus, Kopfschmerzen und Übelkeit. Die dauerhafte Einnahme kann zudem zu Androgenisierungserscheinungen (z. B. Akne, Hirsutismus, Entwicklung einer tieferen Stimme) führen. Die meisten Nebenwirkungen treten nur während der Anwendung auf, die Stimmveränderung kann allerdings nach Absetzen bestehen bleiben2. Aufgrund der vermuteten teratogenen Wirkung ist bei Einnahme von Danazol eine sichere Kontrazeption sicherzustellen8.
Lokale Therapie mit Progesteron
Seit den frühen 80er Jahren wird die lokale Anwendung von Progesteron in Form eines Gels zur Behandlung der zyklusbedingten Mastodynie eingesetzt. Dabei handelt es sich um ein 1%-iges Gel (10 mg Progesteron/g Gel), welches 1 × täglich auf jede Brust aufgetragen wird2. Die Anwendung erfolgt vom 10. bis zum 25. Zyklustag, bei dem enthaltenen Wirkstoff handelt es sich um bioidentisches Progesteron9. Die zu applizierende tägliche Menge beträgt gemäß der empfohlenen Dosierung 2,5 g pro Brust. Dies entspricht einer Tagesdosis von insgesamt 50 mg Progesteron2.
Pharmakokinetik
Etwa 10 % des Progesterons diffundieren durch die Haut in den Körper und bewirken im Zielgewebe eine Abnahme der Zahl an Estradiolrezeptoren. Zudem wird der Abbau von Estradiol gefördert.5 Indem Progesteron die Estradiolwirkung antagonisiert, wird das hormonelle Gleichgewicht im Brustgewebe wieder hergestellt. Als Folge wird die gesteigerte Durchblutung im Gewebe wieder reduziert, vorhandene Ödeme können sich zurückbilden5,9. Während sich lokal appliziertes Progesteron nachweislich im Brustgewebe anreichert, kommt es zu keinem signifikanten Anstieg der Progesteronkonzentration im Blut10. Somit ist bei dieser Therapieform nicht mit systemischen Nebenwirkungen zu rechnen. Nur wenige Anwenderinnen gaben unspezifische Hautreaktionen als Nebenwirkungen an2.
Wirksamkeit und Sicherheit
In einer prospektiv randomisierten Studie11 wurde untersucht, inwieweit die Verwendung von lokalem Progesteron-Gel zyklusbedingte Brustschmerzen lindert. Hierzu wurden je 150 Patientinnen in drei Behandlungsgruppen eingeteilt: Die erste Gruppe applizierte 1 × täglich pro Brust 2,5 g Progesteron-Gel, die zweite Gruppe nahm einen alkoholischen Extrakt aus verschiedenen pflanzlichen Bestandteilen ein (Mastodynon®, 3 × täglich 25 Tropfen oral). Die dritte Gruppe diente als Kontrolle und wurde lediglich über das Erkrankungsbild und dessen Gutartigkeit aufgeklärt, erhielt jedoch keine Medikation. Nach 6 Monaten berichteten 79 % der Patientinnen aus der Progesteron-Gel-Gruppe von einer deutlichen Verbesserung der Symptome (23 %) oder einer Beschwerdefreiheit (56 %). In der Mastodynon®-Gruppe berichteten 64 % der Frauen von einer Besserung bzw. Beschwerdefreiheit, in der Kontrollgruppe waren es lediglich 37 %11,12. Die Gesamtverträglichkeit kann als gut bewertet werden, in keiner Behandlungsgruppe traten nennenswerte Nebenwirkungen auf.
Darüber hinaus wurde zwischen Juni 2001 und April 2002 eine 3-monatige Anwendungs-beobachtung in 364 gynäkologischen Praxen in Deutschland an 1.081 Patientinnen durchgeführt13. Von insgesamt 1.049 der Patientinnen im Alter von im Mittel 36,5 Jahren konnten die Daten ausgewertet werden, da sie die Voraussetzungen des Beobachtungsplans erfüllten. Im Rahmen dieser Beobachtungsstudie wendeten die Patientinnen das Progesteron-Gel ebenfalls 1 × täglich an (2,5 g pro Brust), gemäß Herstellerempfehlung vom 10. bis 25. Zyklustag, d. h. über 16 Tage pro Zyklus. Die gute Wirksamkeit des Progesteron-Gels bestätigte sich: Zu Beginn der Beobachtungsstudie gaben 7,0 % der Frauen leichte,
57,2 % moderate und 35,5 % schwere Brustschmerzen an. Nach der 3-monatigen Anwendungsphase waren hingegen nur noch 2,0 % der Patientinnen von starken Schmerzen betroffen. Insgesamt 10,0 % der Frauen gaben moderate und 49,5 % leichte Schmerzen an. Die lokale Verträglichkeit beurteilten 99,0 % der Frauen als sehr gut oder gut, und die Gesamtverträglichkeit stuften 98,4 % der Betroffenen als sehr gut oder gut ein (Abb. 1A). Lediglich 1,9 % der Anwenderinnen gaben lokale Nebeneffekte wie Rötungen, Brennen, Juckreiz oder Austrocknung der Haut zu Protokoll13.
Die gute Wirksamkeit des Progesteron-Gels wurde im Jahr 2008 im Rahmen einer weiteren Anwendungsbeobachtungsstudie innerhalb Deutschlands in 190 gynäkologischen Praxen erneut belegt. Die Auswertung an 440 Patientinnen ergab, dass 84,3 % der Anwenderinnen den Behandlungserfolg mit sehr gut oder gut bewerteten. Die Gesamtverträglichkeit beurteilten 96,6 % der Frauen ebenfalls mit sehr gut oder gut (Abb. 1B)14.
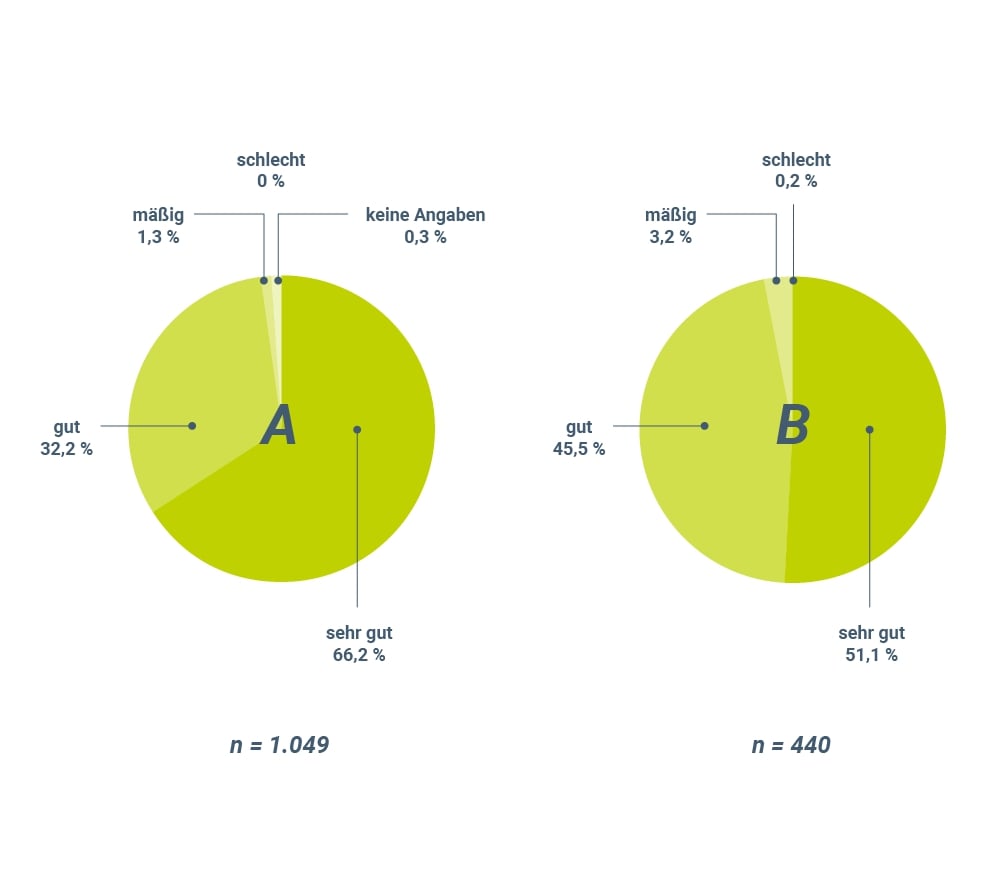
Abbildung 1: Gesamtverträglichkeit des 1%-igen Progesteron-Gels nach Angabe der befragten Patientinnen. A Bewertung der Gesamtverträglichkeit des Progesteron-Gels in einer Beobachtungsstudie (modifiziert nach Anders 200413). B Bewertung der Gesamtverträglichkeit des Progesteron-Gels in einer Anwendungsbeobachtung (modifiziert nach Goldbach 200914).
Wie Ärzte/Ärztinnen die Wirksamkeit von Progesteron-Gel beurteilen
Zwischen Juli 2008 und April 2009 wurde auch in Frankreich eine Beobachtungsstudie mit einem 1%-igem Progesteron-Gel durchgeführt15. An dieser Anwendungsbeobachtung (sog. Olympia-Studie) nahmen 557 Patientinnen teil, denen Progesteron-Gel gegen Mastodynie verordnet worden war. Die lokale Applikation des Progesteron-Gels erfolgte dabei über 4 Monate und jeweils an durchschnittlich 20 Tagen des Menstruationszyklus. Die Auswertung der Studie ergab, dass die lokale Anwendung des progesteronhaltigen Gels die Therapie der Wahl gegen Mastodynie darstellt15. Die behandelnden Ärzte/Ärztinnen gaben an, sich vorrangig aufgrund der Wirksamkeit, der guten Verträglichkeit und der ausschließlich lokalen Wirkung für eine Therapie mit einem Progesteron-Gel entschieden zu haben (Abb. 2). Weiterhin waren insgesamt 80,3 % der Anwenderinnen mit der Wirksamkeit des Präparates weitgehend oder sehr zufrieden15.
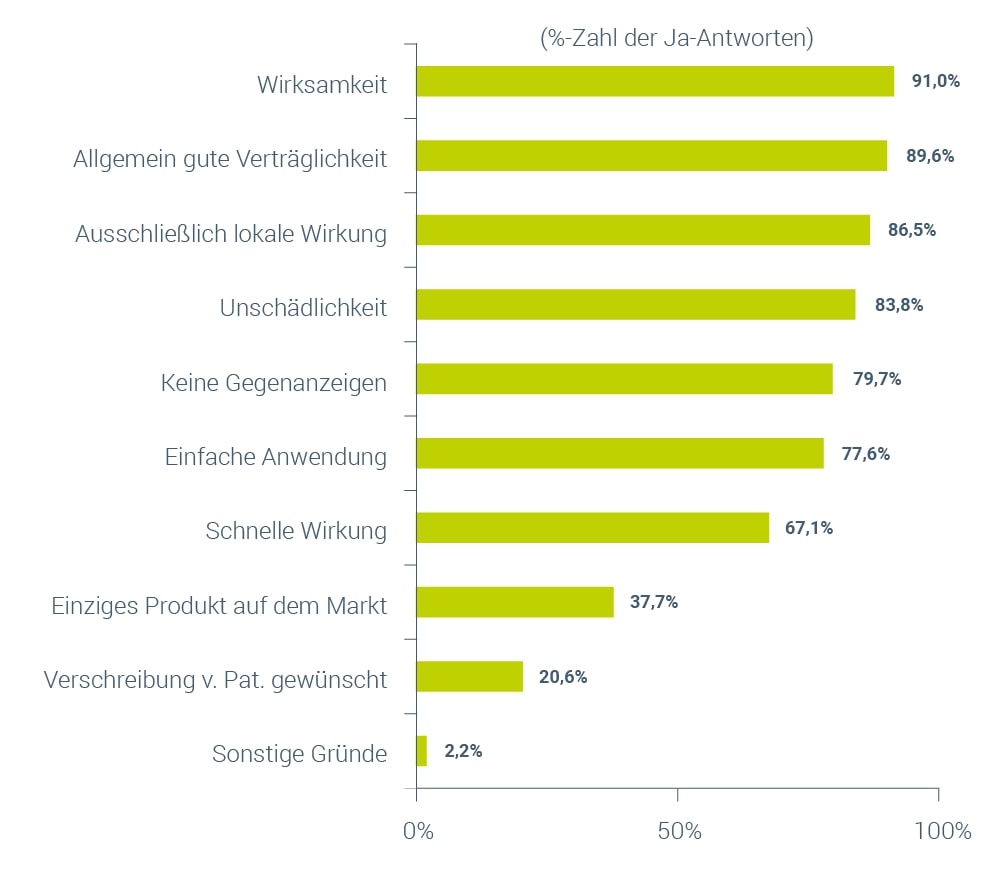
Abbildung 2: Gründe der Ärzte (% der Ja-Angaben) für die Verschreibung eines 1%-igen Progesteron-Gels (modifiziert nach Dupuy 201015).
Auch in Deutschland wurde Rahmen einer im Jahr 2014 an 683 gynäkologischen Praxen durchgeführten Umfrage die Wirksamkeit eines 1%-igen Progesteron-Gels von Ärzten bewertet. Insgesamt 82,8 % der behandelnden Gynäkologen/Gynäkologinnen (n = 680) stuften die Wirksamkeit als sehr gut oder gut ein.16 Der Praxisumfrage zufolge wurden 77 % der Frauen mit starken und 38 % der Frauen mit moderaten Brustschmerzen medikamentös behandelt. Bei starken Schmerzen wurde seitens der behandelnden Ärzte/Ärztinnen in erster Linie eine lokale Anwendung mit Progesteron-Gel verordnet.16
-
Norlock, F. (2002). Benign breast pain in women: a practical approach to evaluation and treatment. J Am Med Womens Assoc (1972), 57(2), pp. 85-90.
-
Guenther C. (2010). Zyklusabhängige Mastodynie. Thieme Praxis Report. 2(1), pp. 1-16.
-
Stachs A, Stubert J, Reimer T, Hartmann S. (2019). Benign breast disease in women. Dtsch Arztebl Int. 116, pp. 565–74.
-
Kataria K, Dhar A, Srivastava A, Kumar S, Goyal A. (2014). A systematic review of current understanding and management of mastalgia. Indian J Surg. 76(3), pp. 217-22.
-
Sitruk-Ware, R., Seradour, B., & Lafaye, C. (1980). Treatment of benign breast diseases by progesterone applied topically. In P. Mauvais-Jarvis, & C. Vickers (Eds.), Percutaneous Absorption of Steroids (pp. 218-29). London, New York: Academic Press.
-
Gabbrielli, G., Binazzi, P., Scaricabarozzi, I., & Massi, G. (1993). Nimesulide in the treatment of mastalgia. Drugs, 46(Suppl 1), pp. 137-9.
-
Colak, T., et al. (2003, Apr). Efficacy of topical nonsteroidal antiinflammatory drugs in mastalgia treatment. J Am Coll Surg, 196(4), pp. 525-30.
-
Talimi-Schnabel J, Frauchiger-Heuer H, Fink D. (2018). Ursachen, Abklärung und Behandlung der Mastodynie. Wichtiges Ziel Ausschluss der Malignität. Ars Medici. pp. 11-6.
-
DR. KADE / BESINS Pharma GmbH (2014). Gutartige Veränderungen der Brust - Hormonelle Therapie der Mastodynie. pp. 1-12.
-
De Boever J, Desmet B, Vandekerckhove D. Variation of Progesterone, 20et-Dihydroprogesterone and Oestradiol Concentrations in Human Mammary Tissue and Blood After Topical Administration of Progesterone. In: Mauvais-Jarvis P, Vickers C. Percutaneous Absorption of Steroids. London, New York: Academic Press; 1980.
-
Fournier, D. (1987). Behandlung der Mastopathie, Mastodynie und des prämenstruellen Syndroms. Therapiewoche, 37, S. 430-4.
-
Walther, M. (1981). Ein Beitrag zur lokalen perkutanen Behandlung der Mastodynie. Schweiz Rdsch Med (Praxis), 70, S. 1304-9.
-
Anders V. (2004). Die Wirksamkeit von Progestogel® bei hormonbedingten Brustschmerzen hat sich vollauf bestätigt. gyne. 25, pp. 128-30.
-
Goldbach P. (2009). Zyklusbedingte Brustschmerzen: Lokaltherapie mit Progesteron bei Mastodynie; Sonderdruck. gyne. 30, pp. 2–4.
-
Dupuy A. (2010). Etude observationelle en gynécologie libérale des mastodynies traitées par un gel de progestérone d’application locale. Genesis 150:8-13.
-
Besins Healthcare Germany GmbH. Aktuelle Umfrage in 683 deutschen Frauenarztpraxen. Online unter: www.besins-healthcare.de/medien/aktuelle-umfrage-in-683-deutschen-frauenarztpraxen/. Letzter Zugriff am 07.06.2021.




