Im Überblick
Testosteron
Testosteron ist der wichtigste Vertreter der Androgene und wird von beiden Geschlechtern in unterschiedlichen Mengen gebildet.
Was ist Testosteron?
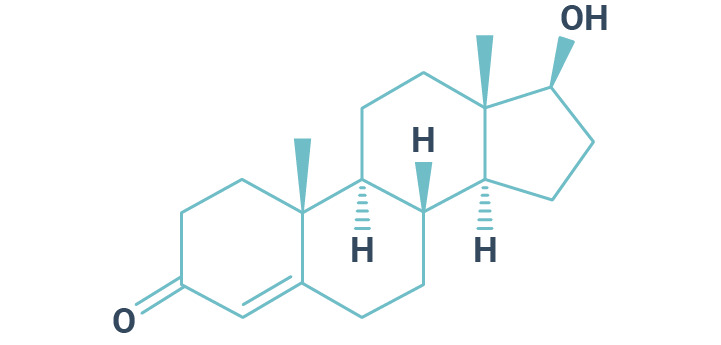
Testosteron gehört zu den C19-Steroidhormonen, deren Grundgerüst auf 19 Kohlenstoffatomen basiert (Abb. 1).1 Obwohl Testosteron als Sexualhormon primär für die Ausprägung der männlichen Geschlechtsmerkmale verantwortlich ist, wird es von beiden Geschlechtern synthetisiert. Bei Männern geschieht dies hauptsächlich, zu etwa 95 %, in den Leydig-Zellen des Hodens. Geringe Mengen werden auch in der Nebennierenrinde gebildet.2 Bei Frauen produzieren die Thekazellen des Ovars und die Nebennierenrinde Testosteron. Zudem wird Testosteron während der Schwangerschaft von der Plazenta gebildet.2
Wie wird die Testosteronsynthese reguliert?
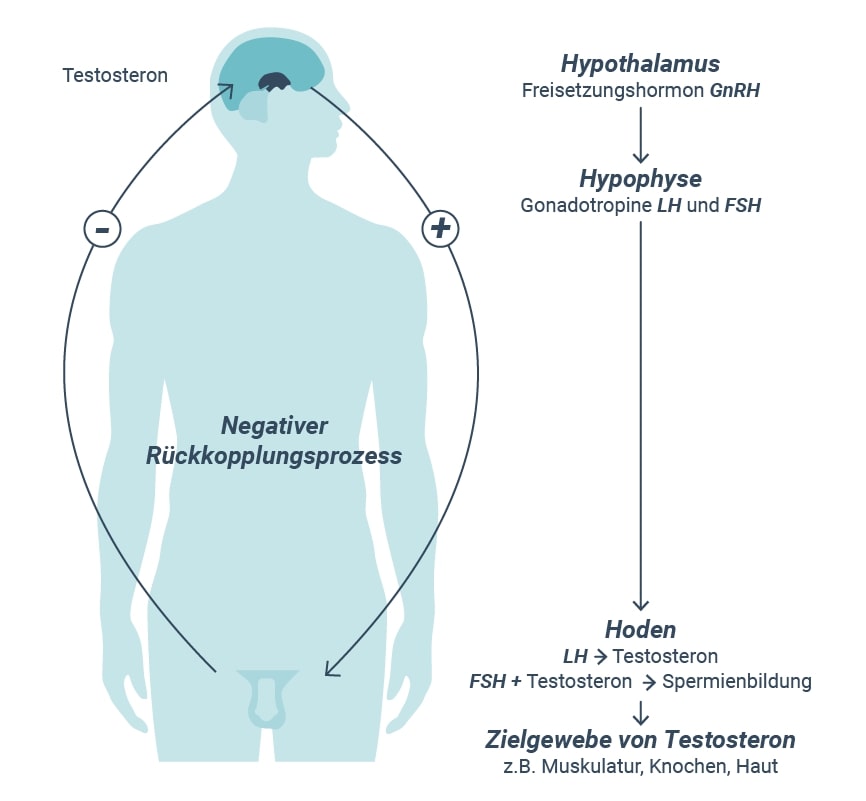
Die Testosteronsynthese wird durch Hormonausschüttungen des Hypothalamus und der Hypophyse reguliert. Aus dem Hypothalamus wird das Gonadotropin-Releasing-Hormon (GnRH) pulsatil in die Hypophyse freigesetzt.1 Im Hypophysenvorderlappen regt das GnRH die Sekretion der Gonadotropine (Hormone der Hypophyse) an, das luteinisierende Hormon (LH) und das follikelstimulierende Hormon (FSH). In den Leydig-Zellen des Hodens induziert dann das LH die Testosteronsynthese und das FSH zusammen mit Testosteron die Spermienbildung.3
Um eine Testosteronüberproduktion zu vermeiden, gibt es zudem einen negativen Rückkopplungsmechanismus. Eine ansteigende Konzentration des Testosterons im Blut hemmt die Ausschüttung von GnRH im Hypothalamus und folglich die Ausschüttung von LH und FSH durch die Hypophyse. Somit wird die Testosteronproduktion im Hoden supprimiert, wenn ausreichend Testosteron vorhanden ist.3
Wie wird Testosteron im Körper gebildet?
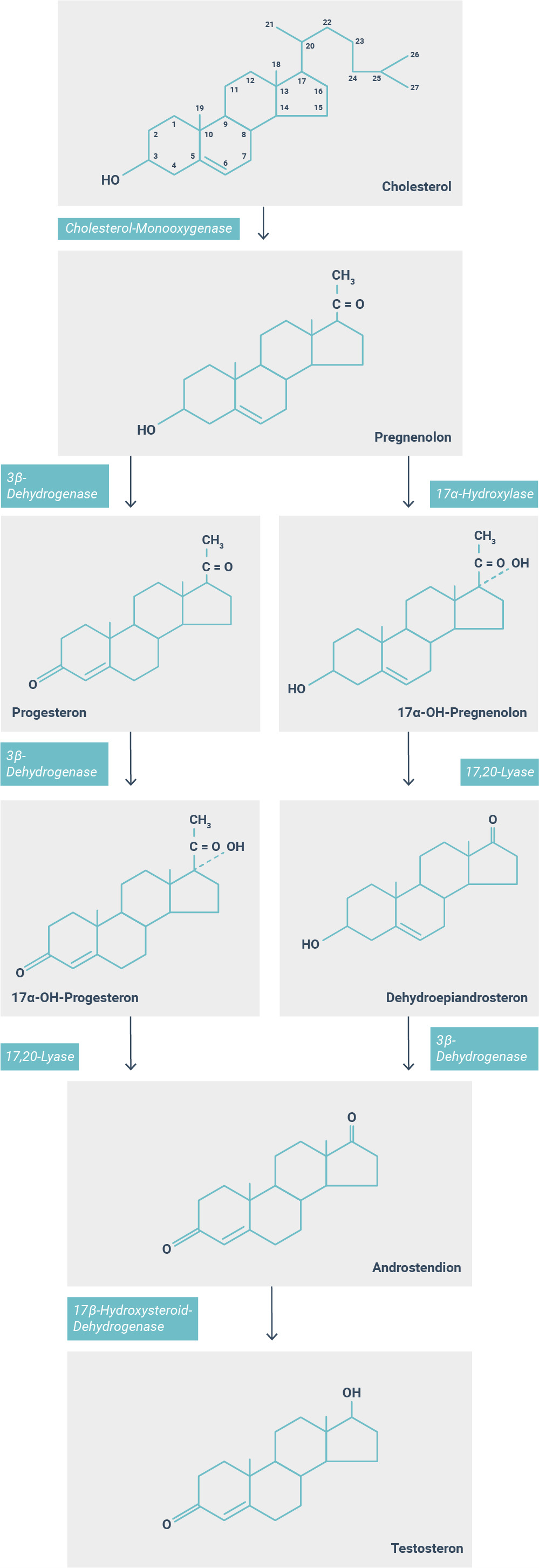
Testosteron ist ein Steroidhormon. Die Synthese von Steroidhormonen basiert auf einer schrittweisen enzymatischen Umwandlung von Cholesterin (Abb. 2). Cholesterin kann entweder aus LDL (low density lipoprotein) gewonnen werden, welches durch rezeptorvermittelte Endozytose in die Zelle aufgenommen wird. Oder es wird in den Leydig-Zellen des Hodens de-novo synthetisiert. In der Zelle wird Cholesterin dann in Form zytoplasmatischer Lipidtropfen gespeichert.4
Der erste Schritt der Steroidsynthese findet in den Mitochondrien der Zellen statt. Wichtig für die Geschwindigkeit der Steroidsynthese ist deswegen das mitochondriale Protein StAR (steroidogenic acute regulatory protein), welches den Cholesterintransport von der äußeren zur inneren Mitochondrienmembran reguliert. Dieser Schritt ist geschwindigkeitsbestimmend, da das erste Enzym der Steroidsynthese, die Cholesterin-Monooxygenase, an der inneren Mitochondrienmembran lokalisiert ist.1
Induziert wird die Umwandlung von Cholesterin zu Testosteron durch die LH-Ausschüttung der Hypophyse, welche folglich die Aktivität der Cholesterin-Monooxygenase stimuliert. Cholesterin wird dann durch die Abspaltung der Seitenkette zwischen den Kohlenstoffatomen 20 und 22 zu Pregnenolon umgewandelt.1
Durch die Aktivität der 17α-Hydroxylase wird Pregnenolon daraufhin in 17α- Hydroxypregnenolon und durch die 17,20-Lyase in Dehydroepiandrosteron (DHEA) umgesetzt. Durch die 5α-Isomerase und 3β-Dehydrogenase wird anschließend Androstendion gebildet und im letzten Schritt wird es dann durch die 17β-Dehydrogenase zu Testosteron konvertiert.1,4
Welche Testosteronwerte sind normal?
Die Ausschüttung des GnRH durch den Hypothalamus verläuft pulsatil, ca. alle zwei bis vier Stunden. Die Pulse treten bei Männern nachts und am frühen Morgen gehäuft auf.3 Da GnRH die Bildung von Testosteron reguliert, sind die Testosteronwerte tageszeitabhängig. Die höchsten Testosteronwerte im Tagesprofil treten somit am frühen Morgen auf. Beim Arzt bzw. bei der Ärztin sollte die Blutabnahme zur Bestimmung von Testosteronwerten deswegen morgens vor 11 Uhr erfolgen.
Die tägliche Testosteronproduktion bei Männern beträgt ca. 7 mg und bei Frauen ca. 0,7 mg.1 Männer bilden also pro Tag rund zehnmal so viel Testosteron wie Frauen. Der Normbereich für erwachsene Männer ist je nach Quelle meist definiert als ein Wert zwischen 12 und 35 nmol/l (3,5–11,5 ng/ml) für das Gesamttestosteron. Für erwachsene Frauen gelten Gesamttestosteronwerte zwischen 0,4 und 2,0 nmol/l (0,12–0,6 ng/ml) als normal (Tab. 1).5
Tabelle 1: Normbereiche von Gesamttestosteron
| Tägliche Testosteronproduktion | Normbereich Gesamttestosteron |
|---|---|---|
| Männer | 7 mg | 12–35 nmol/l (3,5–10,1 ng/ml) |
| Frauen | 0,7 mg | 0,4–2,0 nmol/l (0,12–0,6 ng/ml) |
Wie wirkt Testosteron im Körper?
Im Blut ist Testosteron zu einem großen Anteil an die beiden Transportproteine Albumin und das sexualhormonbindende Globulin (SHBG) gebunden, nur etwa 1 bis 2 % liegen als freies, bioaktives Testosteron vor. Die Bindungsaffinität zu Albumin ist niedrig, die zu SHBG hingegen hochaffin. Bei gesunden Männern sind 60 bis 70 % des Testosterons an SHBG und bis zu etwa 38 % hauptsächlich an Albumin und wenige andere niedrig-affine Proteine gebunden. Da die Bindung zwischen Testosteron und Albumin relativ schwach ist, ist eine Dissoziation auf Kapillarebene möglich. Die Summe aus Albumin-gebundenem Testosteron und freiem Testosteron wird daher auch als bioverfügbares Testosteron bezeichnet.6
Testosteron kann nur in seiner freien Form im Körper biologisch wirksam sein. Folglich beeinflusst insbesondere die Höhe des SHBG-Spiegels die Wirksamkeit des Testosterons und kann auch die Testosteronsynthese selbst beeinflussen. Ein hoher SHBG-Spiegel im Blut führt dazu, dass nur wenig freies Testosteron verfügbar ist. Dadurch wiederum wird die negative Rückkopplung unterdrückt und die Testosteronsynthese angeregt.4
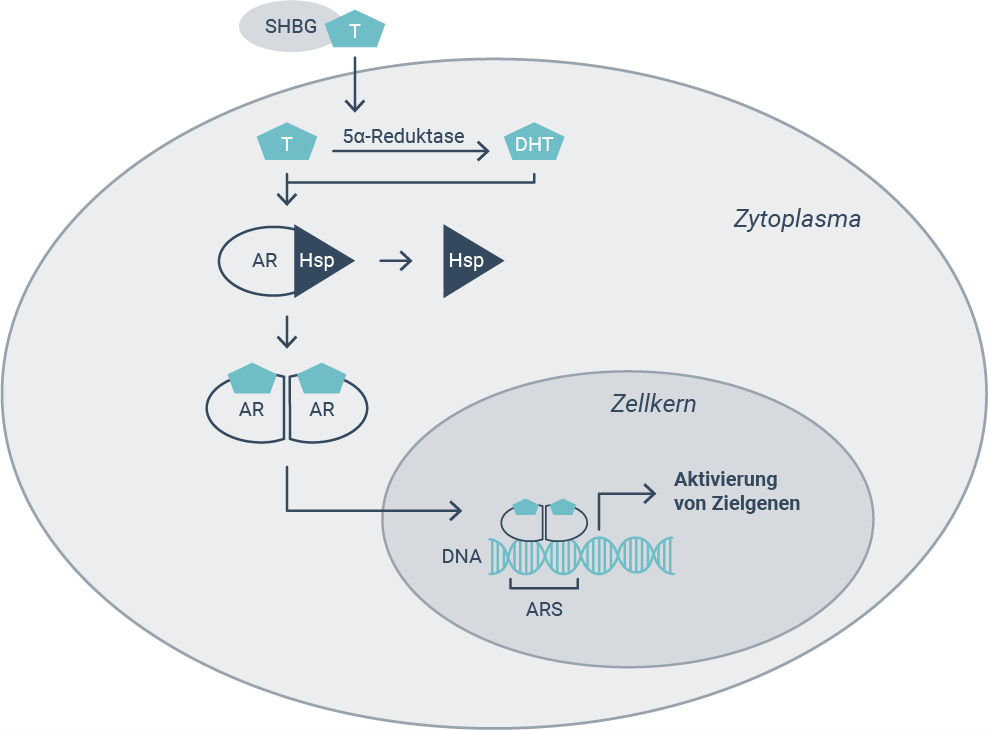
An den Zielorganen wird Testosteron freigesetzt und bindet an Androgenrezeptoren (AR). Diese setzen sich u. a. aus einer DNA-bindenden Domäne und einer androgenbindenden Domäne zusammen.7 Im inaktiven Zustand sind sie an Hitzeschockproteine (HSP) gebunden und im Zytoplasma von Zellen lokalisiert. Die Bindung von Testosteron an den Androgenrezeptor aktiviert diesen und bewirkt eine Konformationsänderung des Rezeptors.
In Folge wird das Hitzeschockprotein abgespalten und es kommt zu einer Translokation des Hormon-Rezeptor-Komplexes vom Zytosol in den Zellkern.7
Dort bindet der Komplex schließlich in Form von Rezeptordimeren an sogenannte „androgen-responsive elements“ (ARS) der DNA und kann die Expression androgenabhängiger Gene regulieren (Abb. 3).6 Die Aktivität des Hormon-Rezeptor-Komplexes kann zudem durch das Binden weiterer Koaktivatoren oder Korepressoren beeinflusst werden. Die gewebespezifische Expression dieser Koregulatoren kann so zu gewebespezifischen Funktionen des Testosterons beitragen.7
In manchen Geweben, hierzu zählen reproduktives Gewebe, Prostata und Haut, wird Testosteron zunächst durch die 5α-Reduktase in Dihydrotestosteron (DHT) umgewandelt. DHT weist eine höhere Affinität zum Androgenrezeptor auf und besitzt dadurch eine stärkere androgene Wirkung als Testosteron. Testosteron kann jedoch auch durch das Enzym Aromatase zu Estradiol metabolisiert werden und wirkt dann über Estrogenrezeptoren.3,6
Abbildung 4: Wirkmechanismus von Testosteron.
AR = Androgenrezeptor; DHT = Dihydrotestosteron; Hsp = Hitzeschockprotein; T = Testosteron.
-
Aktories, K., Flockerzi, V., Förstermann, U., Hofmann, FB. (2022). Allgemeine und spezielle Pharmakologie und Toxikologie. Elsevier GmbH, Urban & Fischer Verlag, 13. Auflage.
-
Kleine, B., Rossmanith, W. (2014). Hormone und Hormonsystem – Lehrbuch der Endokrinologie. Springer Verlag, 3. Auflage.
-
Dandona, P., & Rosenberg, M. (2010, May). A practical guide to male hypogonadism in the primary care setting. Int J Clin Pract , 64 (6), pp. 682-96.
-
Nieschlag E, Behre, HM. Testosterone: Action Deficiency Substitutions. Cambridge University Press, 2012, 4. Auflage.
-
Kanakis GA, Tsametis CP, Goulis DG. Measuring testosterone in women and men. Maturitas. 2019; 125:41-44.
-
Salonia et al. Guidelines on Sexual and Reproductive Health. Chapter 3: Male Hypogonadism. European Association of Urology 2024. Online unter: https://uroweb.org/guidelines/sexual-and-reproductive-health/. Letzter Zugriff: 25.07.2024.
-
Nieschlag, E., Behre, H. M., Nieschlag, S. (2001) Andrology: Male Reproductive Health and Dysfunction. Springer Verlag, 2. Auflage.