Formen und Ursachen eines männlichen Hypogonadismus
Ein Testosteronmangel bzw. männlicher Hypogonadismus kann durch zahlreiche Ursachen ausgelöst werden. Meist handelt es sich um eine erworbene Erkrankung. Allerdings existieren auch genetisch bedingte Formen eines Hypogonadismus.
Männlicher Hypogonadismus
Ein Testosteronmangel wird durch eine hormonelle Unterfunktion der Hoden verursacht. Ist dieser mit persistierenden Symptomen assoziiert, liegt also ein symptomatischer Testosteronmangel vor, so handelt es sich definitionsgemäß um einen „Männlichen Hypogonadismus“. Ein solcher kann durch verschiedene Faktoren ausgelöst werden. Dabei spielen unter anderem genetische Defekte, einige Erkrankungen, die Anwendung bestimmter Medikamente sowie der Lebensstil eine wichtige Rolle.1,2
Formen eines Hypogonadismus
Beim männlichen Hypogonadismus werden drei Formen unterschieden: primärer Hypogonadismus (hypergonadotroper bzw. testikulärer Hypogonadismus), sekundärer Hypogonadismus (hypogonadotroper bzw. hypophysär-hypothalamischer Hypogonadismus) und funktioneller Hypogonadismus (meist normogonadotroper Hypogonadismus). Der primäre und sekundäre Hypogonadismus ist auf organische Ursachen zurückzuführen, während letzterer funktionell bedingt und damit potenziell reversibel ist. Die organisch bedingte primäre und sekundäre Form wird auch als „klassischer Hypogonadismus“ bezeichnet.2,3
In der alltäglichen andrologischen Abklärung findet sich der klassische primäre bzw. sekundäre Hypogonadismus in maximal 5 % der Fälle. Am häufigsten liegt jedoch ein funktioneller Hypogonadismus vor. Hier ist der Testosteronmangel Folge einer bestimmten Erkrankung bzw. eines Einflussfaktors. Daher soll zunächst geprüft werden, ob der endogene Testosteronwert durch Behandlung der entsprechenden Erkrankung bzw. Veränderung des Einflussfaktors normalisiert werden kann.3
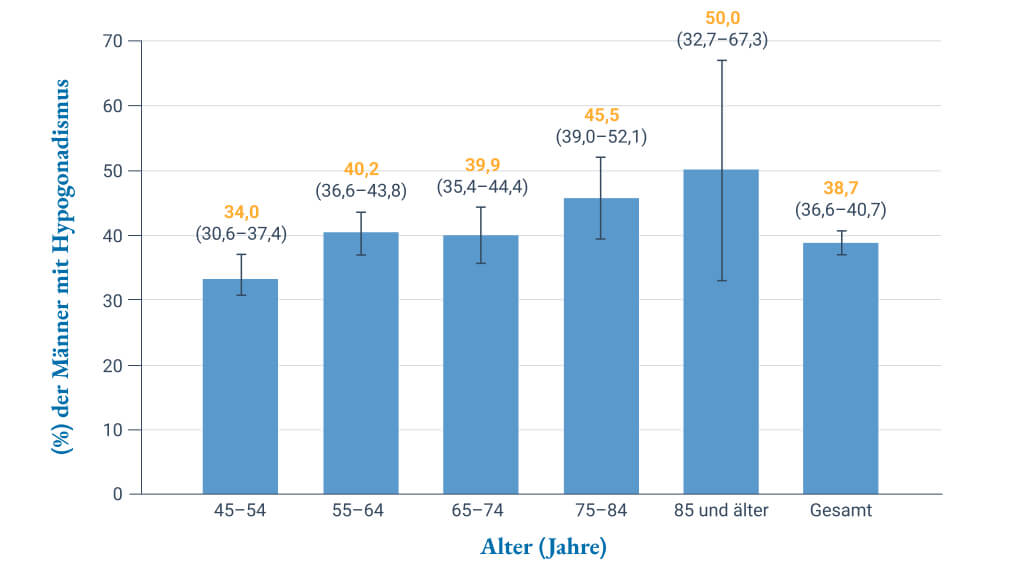
Der funktionelle Hypogonadismus stellt eine Mischform des Testosteronmangels dar, die mit metabolischen Störungen, insbesondere der Zunahme von viszeralem Bauchfett, zusammenhängt. Diese Form des Hypogonadismus ist meistens auf sogenannte „Volkskrankheiten“ zurückzuführen – hierzu zählen vor allem viszerale Adipositas, Bluthochdruck, Typ-2-Diabetes und das metabolische Syndrom. Da die Häufigkeit dieser Krankheiten mit zunehmendem Alter steigt, sind ältere Männer häufiger von einem funktionellen Hypogonadismus betroffen als auf als jüngere. Gerade in den USA, einem Land mit hoher Adipositas-Prävalenz, werden auch hohe Hypogonadismus-Prävalenzen beobachtet, die mit dem Alter steigen (Abb. 1).2,4
Abbildung 1: Altersspezifische Prävalenz des Hypogonadismus in den USA (Gesamttestosteron <10,4 nmol/l bzw. <3 ng/ml) bei Männern über 45 Jahre, die einen ambulanten Termin vor allem bei Allgemeinärzten und Internisten wahrnehmen (modifiziert nach Mulligan et al. 2006).4
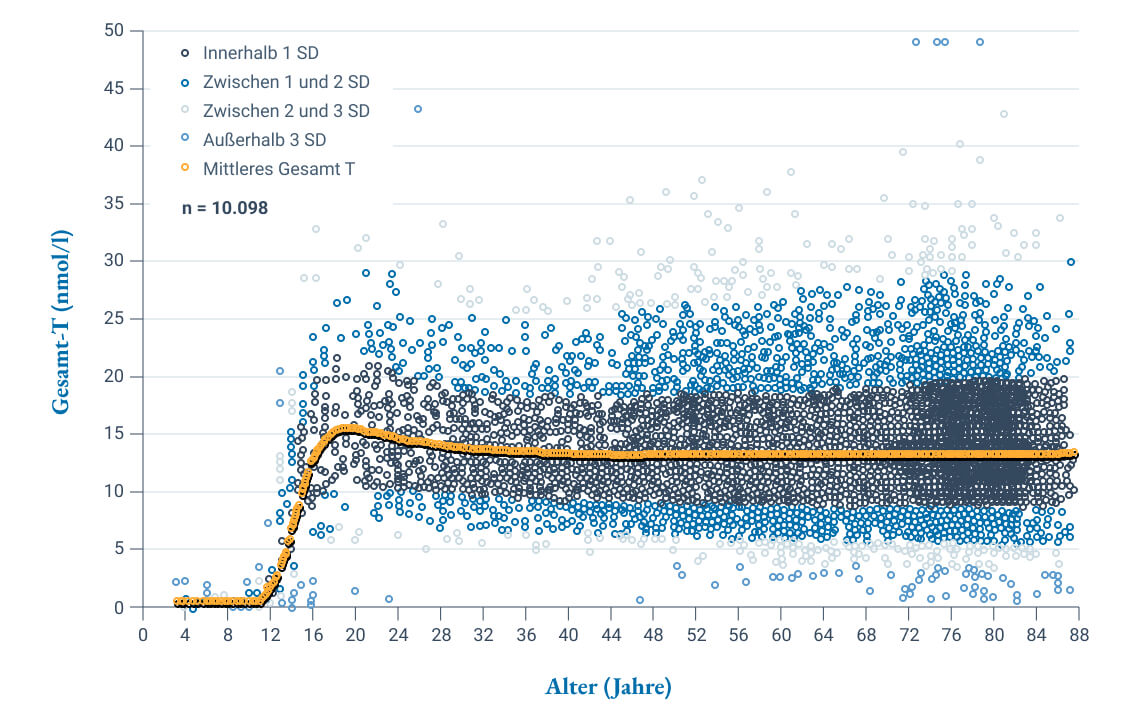
Das Altern per se ist keine Ursache für ein Sinken der Testosteronspiegel, vielmehr sind die oben genannten, häufig altersassoziierten Erkrankungen für einen funktionellen Hypogonadismus verantwortlich.2 Somit sind auch Begriffe wie „Wechseljahre des Mannes“, „Andropause“ oder „Klimakterium virile“ inkorrekt, da gesunde Männer bis ins hohe Alter einen normalen Testosteronspiegel haben können (Abb. 2).5
Abbildung 2: Der Testosteronspiegel bleibt bei (gesunden) Männern über das Alter nahezu konstant. Ab 40 Jahren zeigt sich eine zunehmende Schwankungsbreite. SD: Standardabweichung; T: Testosteron (modifiziert nach Kelsey et al. 2014).5
Primärer Hypogonadismus
Der primäre Hypogonadismus beruht auf einer Dysfunktion der Hoden selbst, er manifestiert sich vor allem durch eine mangelhafte Testosteronproduktion und Spermiogenese. Da die Rückkopplung zum Hypothalamus und zur Hypophyse fehlt, kommt es zu erhöhten Spiegeln der Gonadotropine, also des luteinisierenden Hormons (LH) und des follikelstimulierenden Hormons (FSH). Daher wird er auch als hypergonadotroper Hypogonadismus bezeichnet (hyper = „über“, „übermäßig“).1,2,3
Der primäre Hypogonadismus kann durch ein Fehlen der Hoden hervorgerufen werden. Der akzidentelle Hodenverlust ist Folge von Traumata, Entzündungen (z.B. Mumpsorchitis) oder Torsionen. Eine Funktionseinschränkung der Testosteronsynthese kann bei maldeszendierten Hoden vorkommen. Auch angeborene numerische Chromosomenaberrationen wie das Klinefelter-Syndrom (Karyotyp 47,XXY) sind im klinischen Verlauf oft mit der Entwicklung eines primären Hypogonadismus assoziiert. Nur etwa 25% der Klinefelter-Syndrom Patienten erhalten im Laufe ihres Lebens diese Diagnose, davon die meisten im höheren Lebensalter. Ebenso entwickeln Patienten mit Hodentumor in der Vorgeschichte oft Jahre später einen Hypogonadismus, wenn der einzelne verbliebene Hoden die Testosteronproduktion nicht mehr komplett aufrechterhalten kann.1,2,3
Sekundärer Hypogonadismus
Beim sekundären Hypogonadismus liegt eine Störung bzw. ein Schaden im Hypothalamus oder in der Hypophyse vor. Er ist charakterisiert durch niedrige Gonadotropinspiegel, sodass LH und FSH unter der Norm liegen. Er wird daher auch hypogonadotroper Hypogonadismus genannt (hyper = „unter“, „weniger“).1,2,3
Störungen des Hypothalamus
Störungen der hypothalamischen GnRH-Sekretion führen zu einem Ausfall der hypophysären Sekretion von LH und FSH. Ein bekanntes Beispiel ist das Kallmann-Syndrom. Dieses ist mit einer Anosmie für aromatische Substanzen verbunden. Bei mehr als 50% der Patienten ist von einer genetischen Grundlage der Erkrankung auszugehen.2
Ursächlich können auch raumfordernde Prozesse im Zwischenhirnbereich zur Beeinträchtigung der hypothalamischen GnRH-Sekretion führen (z.B. Meningeome, Metastasen). Traumata, Bestrahlungen oder Läsionen ischämischer oder hämorrhagischer Natur sind ebenfalls zu nennen, wie auch eine Hämochromatose, chronische Niereninsuffizienz oder kachektische Zustände. Letzteres kann gerade auch ältere Patienten treffen.2
Störungen der Hypophyse
Störungen der Hypophyse sind meist durch Adenome bedingt, insbesondere Prolaktinome. Diese können auch bei älteren Patienten auftreten und dürfen in der Diagnostik nicht vergessen werden. Dabei ist dann auch die Abklärung der weiteren Hormonachsen (Schilddrüse, Nebennieren) essenziell.2
Funktioneller Hypogonadismus
Häufig zeigt sich bei älteren Männern eine Kombination aus erniedrigten Testosteronspiegeln und leicht erniedrigten oder auch normalen Spiegeln von LH und FSH, die auf synergistische Störungen der hypothalamisch-hypophysären Funktionen und der Leydig-Zell-Kapazität zurückgehen. Dieses klinische Bild wird teilweise immer noch als „Altershypogonadismus“ bzw. „Late-onset hypogonadism (LOH)“ bezeichnet. Dabei stellt es eher eine funktionelle Mischform aus primärem und sekundärem Hypogonadismus dar, also den funktionellen Hypogonadismus. Mittlerweile ist bekannt, dass nicht das Alter an sich diesen Vorgang auslöst, sondern Komorbiditäten, deren Inzidenz im Alter höher ist (meist Adipositas oder Typ-2-Diabetes). Vermittelt wird die Wirkung durch inflammatorische Prozesse und der Ausschüttung von Leptin aus dem Fettgewebe.2
Hauptursachen des Hypogonadismus
Die häufigsten Ursachen der verschiedenen Formen des männlichen Hypogonadismus sind untenstehend zusammengefasst (Tab. 1).1,2,3
Tabelle 1: Hauptursachen des männlichen Hypogonadismus.1,2,3
| Klassischer primärer Hypogonadismus (verursacht durch Hodenschädigung) | Klassischer sekundärer Hypogonadismus (verursacht durch hypothalamischen oder hypophysären Schaden) | Funktioneller Hypogonadismus (verursacht durch Erkrankungen oder Zustände, die den Testosteronspiegel senken, potenziell reversibel) |
|---|---|---|
| Anorchie (Fehlen od. vollständige Funktionsuntüchtigkeit d. Hoden) | Idiopathischer hypogonadotroper Hypogonadismus | Übergewicht / Adipositas |
| Hodenhochstand | Kallmann-Syndrom (angeboren) | Stoffwechselstörungen (z.B. Typ-2-Diabetes, metabolisches Syndrom, Fettstoffwechselstörungen) |
| Zustand nach Orchitis (Hodenentzündung) | Hypophysenadenome | Chronisch entzündliche Erkrankungen (z.B. COPD) |
| (Zustand nach) Hodentumor | Zustand nach Schädelhirntrauma | Terminale Niereninsuffizienz |
| Klinefelter-Syndrom (angeboren) | Zustand nach Radiatio (Bestrahlung) | Alkohol- / Marihuana-Missbrauch |
| Zustand nach Hodenverletzungen | Zentrale Ischämie | Schwere systemische Erkrankungen (z.B. Leberzirrhose) |
| Zustand nach Hodenbestrahlung | Zerebrales Trauma | |
| Zustand nach Chemotherapie | Kachexie (pathologischer Gewichtsverlust) | |
| Opioidgebrauch |
-
Salonia et al. Guidelines on Sexual and Reproductive Health. Chapter 3: Male Hypogonadism. European Association of Urology 2024. Online unter: https://uroweb.org/guidelines/sexual-and-reproductive-health/. Letzter Zugriff: 25.07.2024.
-
Zitzmann M. Testosterontherapie im Alter bei Hypogonadismus und Komorbiditäten. Internist. 2020; 61: 549–557.
-
Diederich S. Differenzialdiagnostik und -therapie. Kompendium Urologie 2022; 36–40.
-
Mulligan, T., et al. (2006, Jul). Prevalence of hypogonadism in males aged at least 45 years: the HIM study. Int J Clin Pract , 60 (7), pp. 762-9.
-
Kelsey TW et al. A validated age-related normative model for male total testosterone shows increasing variance but no decline after age 40 years. PLoS One. 2014; 9(10):e109346