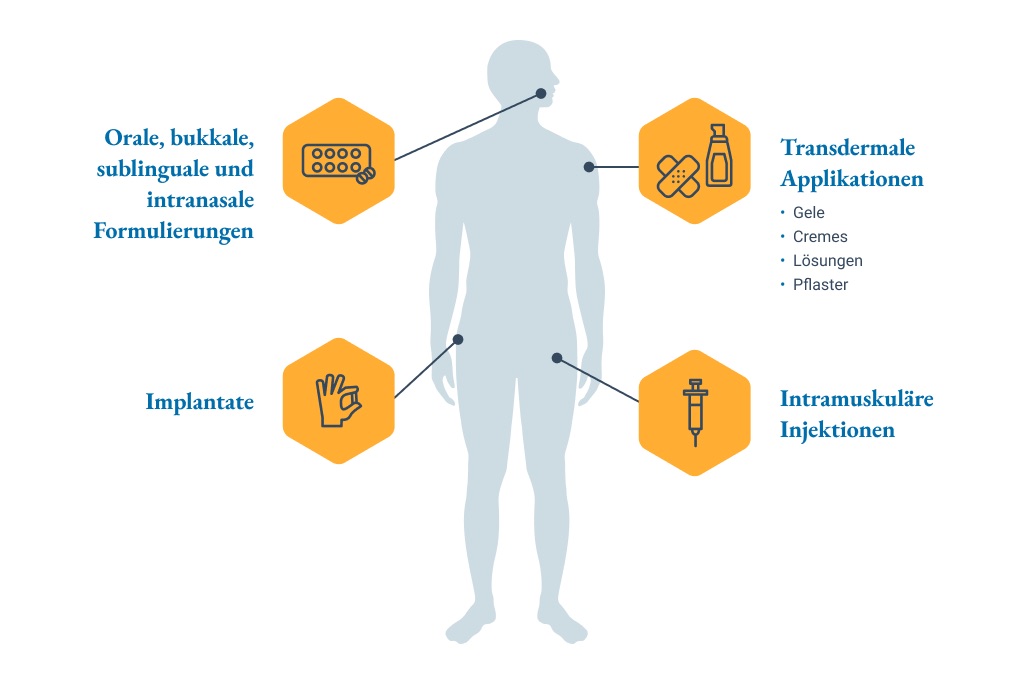
Darreichungsformen einer Testosterontherapie
Zur Behandlung eines männlichen Hypogonadismus stehen verschiedene Darreichungsformen von Testosteron zur Verfügung.
Transdermale Applikationsformen
Gele, Cremes und Lösungen
Unter den verfügbaren transdermalen Formulierungen sind Testosteron-Gele weltweit gesehen die am häufigsten verwendeten Präparate. Das Gel wird schnell vom Stratum corneum absorbiert und bildet ein Reservoir in den subkutanen Geweben, von wo aus Testosteron nach einmaliger täglicher Anwendung 24 Stunden lang kontinuierlich abgegeben wird. Diese Formulierungen normalisieren nachweislich den Serumtestosteronspiegel und weisen gemäß der Leitlinie „Sexual and Reproductive Health“ der European Association of Urology (EAU)1 ein ausgezeichnetes Sicherheitsprofil auf. Lokale unerwünschte Wirkungen an der Applikationsstelle zählen zwar zu den häufigen Nebenwirkungen, sind jedoch oft nur vorrübergehend und treten seltener auf als bei Testosteronpflastern. Allerdings besteht bei Testosteron-Gelen das Risiko einer Übertragung von Testosteron bei engem Hautkontakt mit anderen Personen oder auch Haustieren. Im Fall einer Wirkstoffübertragung kann es bei Frauen, Kindern und Föten zu virilisierenden Wirkungen kommen. Nach dem Auftragen wird daher sofortiges sorgfältiges Händewaschen mit Wasser und Seife empfohlen. Zudem sollten die Patienten die Applikationsstelle nach dem Trocknen mit Kleidung bedecken, um das Risiko einer Übertragung zu reduzieren. Auch das Auftragen des Gels auf Hautflächen, die normalerweise nicht berührt werden (z.B. die Innenseite der Oberschenkel), kann das Übertragungsrisiko verringern. Um die Gesamtmenge des aufgetragenen Gels und die auf der Haut verbleibenden Restmengen zu reduzieren, stehen mittlerweile Testosteron-Gel-Formulierungen mit einer Testosteronkonzentration von 1,62 bis 2% zur Verfügung.1,2,3,4,7
Darüber hinaus ist in einigen Ländern topische Testosteronlösung auf Alkoholbasis (2%) verfügbar, die einmal täglich mit einem Dosierapplikator auf die Achselhöhle aufgetragen werden muss. Diese Testosteronformulierung ist in Europa nicht erhältlich.1,3,4
In Australien steht außerdem eine 5%ige Testosteron-Creme auf Mandelöl-Basis zur Verfügung, die auf den Rumpf oder das Skrotum aufgetragen werden kann. Der Rumpf umfasst den Bauch und die Seiten des Körpers von der Taille bis knapp unter den Achselhöhlen.5,6
Zur Kontrolle der Testosteronspiegel bei Anwendung von Testosteron-Gelen sollte die Blutentnahme am besten 2-4 Stunden nach dem Auftragen des Gels erfolgen. Typischerweise können die Testosteronspiegel nach der Anwendung schwanken. Daher kann eine weitere Messung nötig sein. Zudem kann die Haut über der Einstichstelle zur Blutabnahme manchmal versehentlich durch das Gel kontaminiert werden, was zu falsch erhöhten Testosteronmesswerten führt. Hier kann es hilfreich sein, vor der Blutabnahme die Hautpartie (meist Ellenbogenbeuge) gründlich mit Wasser und Seife zu waschen.1
In einigen europäischen Ländern ist auch Dihydrotestosteron (DHT) in Form eines hydroalkoholischen 2,5%igen Gels erhältlich. Es wird schnell resorbiert und erreicht nach 2 bis 3 Tagen einen Steady-State. DHT kann im Gegensatz zu Testosteron nicht durch das Enzym Aromatase in Estradiol umgewandelt werden. Eingesetzt wird DHT-Gel zur Behandlung von zum Beispiel einer Gynäkomastie oder Mikrophallus.1
Testosteron-Gele erlauben eine flexible Dosierung, insbesondere bei Gelen aus Dosierspendern. Die tägliche Dosis sollte vom Arzt bzw. von der Ärztin je nach Ansprechen auf die Behandlung individuell angepasst werden, sodass die Testosteronkonzentrationen idealerweise während des 24-stündigen Anwendungsintervalls im Normbereich liegen.1
Die Gele sollten auf saubere, trockene, gesunde Haut aufgetragen werden: je nach Formulierung gewöhnlich auf den Oberarm-Schulter-Bereich, der Innenseite der Oberschenkel oder der Bauchregion. Auch hier sind Unterschiede zwischen Präparaten verschiedener Hersteller zu beachten.
Transdermale Pflaster
Transdermale Pflaster zur Behandlung eines Testosteronmangels werden derzeit in Deutschland nicht vertrieben. Testosteronpflaster ermöglichen die langsame Resorption von Testosteron in den Kreislauf. Diese Systeme führen in der Regel bei täglicher Anwendung (1 bis 2 Pflaster) genauso wie Testosteron-Gele zu physiologischen Gesamttestosteron-Spiegeln ohne Fluktuationen. Die ersten transdermalen Testosteron-Pflaster waren für die Applikation auf der Skrotalhaut vorgesehen. Allerdings wurde diese Hautpartie aufgrund des Haarwuchses nicht gut akzeptiert, sodass nicht-skrotale Pflaster entwickelt und erstmals 1995 in den USA zugelassen wurden.1,3,4
Nicht-skrotale Testosteron-Pflaster können auf den Rücken, Abdomen, Oberarmen oder Oberschenkeln aufgeklebt werden. Sie verursachen jedoch häufig lokale Hautreaktionen. In klinischen Studien haben bis zu 60% der Männer über das Auftreten von vorübergehenden leichten bis mittelschweren Erythemen und Juckreiz an der Applikationsstelle berichtet; weitere, weniger häufige Effekte sind z.B. allergische Kontaktdermatitis, chronische Hautreizung und verbrennungsähnliche Blasenbildung.4
Orale Formulierungen
Als orale oder sublinguale Darreichungsformen waren früher 17α-alkylierte Testosteronderivate (z.B. Methyltestosteron, Fluoxymesteron) erhältlich, die jedoch nicht mehr für den klinischen Gebrauch empfohlen werden.7 Obwohl diese Wirkstoffe in der Leber langsamer metabolisiert werden als Testosteron, müssen sie mehrfach täglich eingenommen werden, ihre androgene Potenz ist schwach oder unbeständig, und eine Kontrolle der Plasmaspiegel ist nicht möglich, weil man mit den meisten Assays alkylierte Androgene nicht nachweisen kann. Darüber hinaus sind alkylierte Androgene potenziell hepatotoxisch und können, aufgrund ihrer Applikationsform und ihres Stoffwechsels, die Plasmaspiegel von Low-Density-Lipoprotein(LDL)-Cholesterin erhöhen und die von High-Density-Lipoprotein(HDL)-Cholesterin sehr stark absenken.8
Ein weiteres orales Androgen, das Testosteronundecanoat, ist Testosteron, das in Position 17β mit einer langen aliphatischen Seitenkette (Undecansäure) verestert, in Öl gelöst und in Weichgelatinekapseln verpackt wird. Die orale Anwendung von Testosteronundecanoat bei Männern mit Testosteronmangel führt zu variablen Gesamttestosteron-Konzentrationen. Bei dem bis 2023 in Deutschland verfügbaren Präparat Andriol® hing die Resorption von der gleichzeitigen Aufnahme fettreicher Nahrung ab. Die schwankenden Gesamttestosteron-Spiegel, eine hohe Einnahmefrequenz (2 bis 3 Mal täglich) aufgrund der kurzen Wirkdauer und das Auftreten von gastrointestinalen Nebenwirkungen stellten die Nachteile dieser oralen Kapseln dar.8 In den USA stehen drei orale TU-Kapseln mit verbesserter oraler Bioverfügbarkeit zur Verfügung. Diese müssen zwar mit einer Mahlzeit eingenommen werden, allerdings ist kein hoher Fettanteil nötig. Zudem ist eine zweimal tägliche Einnahme ausreichend, um die Testosteronspiegel größtenteils im Normbereich zu halten. In Europa bzw. Deutschland stehen die Zulassungen dieser Präparate noch aus (Stand: Juni 2024).
Bukkale und sublinguale Formulierungen
In Deutschland derzeit nicht erhältliche bukkale bioadhäsive Tabletten werden zweimal täglich verabreicht, um Testosteronspiegel im Normbereich zu erreichen. Bei dieser Darreichungsform wird der hepatische First-Pass-Metabolismus umgangen. Die wichtigsten unerwünschten Ereignisse stellen Beschwerden am Zahnfleisch und, in geringerem Ausmaß, Geschmacksveränderungen dar. Bei manchen Patienten kann die Akzeptanz ein Problem sein.1,3,4,7
Die sublinguale Gabe von Testosteron mit einem Hydroxypropyl-β-Cyclodextrin-Träger erhöht die Löslichkeit und die Resorption des Testosterons, ohne dass die Trägersubstanz selbst resorbiert wird. Es wird als 2,5 mg oder 5 mg Tablette dreimal täglich verabreicht, rasch sublingual resorbiert und schnell verstoffwechselt, ohne anhaltend erhöhte Spiegel von DHT oder Östrogen zu generieren.8
Intramuskuläre Injektionen
Intramuskuläre Depot-Injektionen mit Testosteron-Estern (z.B. Testosteronenanthat oder Testosteronundecanoat) in öliger Suspension sind auch in Deutschland weit verbreitet. Die Veresterung des Testosterons erhöht seine Löslichkeit und verlangsamt seine Freisetzung in den Blutkreislauf.1,2,3,4,7
In der für Erwachsene in Deutschland üblichen Dosierung von 250 mg kann Testosteronenanthat alle 2 bis 3 Wochen injiziert werden. Bei dieser Formulierung tendiert der Gesamttestosteron-Spiegel für mehrere Tage nach der Injektion zu hohen oder supraphysiologischen Werten und niedrigen oder subnormalen Werten gegen Ende des Dosierungszeitraums. Die hohe Variabilität des Testosteronspiegels kann zu Schwankungen der Libido und der Stimmungslage führen. Bei kurzwirksamen Injektionen ist das Risiko für das Auftreten einer Erythrozytose (Polyzythämie) im Vergleich zu anderen Applikationsformen am höchsten.1,2,3,4,7
In Deutschland und weiteren Ländern stehen darüber hinaus lang wirkende Injektionen mit Testosteronundecanoat zur Verfügung. Bei der Applikation in einer Dosierung von 1.000 mg (entsprechend 632 mg Testosteron) in 4 ml Rizinusöl alle 10 bis 14 Wochen werden bei der Mehrzahl der Männer Gesamttestosteron-Spiegel innerhalb des Normbereichs aufrechterhalten. Diese Formulierung hat gegenüber den kurzwirksamen Testosteron-Estern einige Vorteile. Hierzu zählen die wesentlich längeren Injektionsintervalle und die stabileren Testosteronspiegel. Allerdings muss ein großes Volumen (4 ml) intramuskulär injiziert werden.1,2,3,4,7
Implantate
International sind Pellet-Implantate mit Testosteron erhältlich. Die Pellets werden unter sterilen Bedingungen gewöhnlich am Unterleib unter die Bauchdecke implantiert und führen über 4 bis 6 Monate zu stabilen physiologischen Testosteronspiegeln. Die Testosteronresorption aus den subdermalen Pellets erfolgt über eine gleichmäßige Erosion der Pelletoberfläche, wodurch das Testosteron entsprechend seiner Löslichkeit in die extrazelluläre Flüssigkeit austritt. Wie bei anderen Depotformulierungen von Testosteron weisen auch die Testosteronimplantate eine geringere und vorübergehend beschleunigte initiale Freisetzung auf, die jedoch günstiger ist als bei anderen injizierbaren Testosteron-Estern. Nachteilig ist, dass sich Pellets infizieren und auch spontan abgestoßen werden können, wenngleich die Häufigkeit gering ist.1,2,3,4,7
-
Salonia et al. Guidelines on Sexual and Reproductive Health. Chapter 3: Male Hypogonadism. European Association of Urology 2024. Online unter: https://uroweb.org/guidelines/sexual-and-reproductive-health/. Letzter Zugriff: 25.07.2024.
-
Dohle GR et al. EAU Guidelines on Male Hypogonadism 2019. Online unter: https://uroweb.org/eau-guidelines/discontinued-topics/male-hypogonadism. Letzter Zugriff: 01.06.2024.
-
Bhasin S et al. Testosterone Therapy in Men With Hypogonadism: An Endocrine Society Clinical Practice Guideline. J Clin Endocrinol Metab. 2018; 103(5):1715-1744.
-
Barbonetti A et al. Testosterone replacement therapy. Andrology. 2020; 8(6):1551–1566.
-
Wittert, G., Harrison, R., Buckley, M., & Wlodarczyk, J. (2016, Jan). An open-label, phase 2, single centre, randomized, crossover design bioequivalence study of AndroForte 5 testosterone cream and Testogel® 1% testosterone gel in hypogonadal men: study LP101. Andrology, 4 (1), pp. 41-5.
-
Lawley Pharmaceuticals Pty Ltd. Hormone solutions for men & women. Online unter: www.lawleypharm.com.au/products/. Letzter Zugriff: 01.06.2024.
-
Lunenfeld B et al. Recommendations on the diagnosis, treatment and monitoring of testosterone deficiency in men. Aging Male. 2021; 24(1): 119-138.
-
Gooren, L., & Bunck, M. (2004). Androgen replacement therapy: present and future. Drugs , 64 (17), pp. 1861-91.