
Hormonelle Kontrazeption
Hormonelle Kontrazeptiva können Schwangerschaften zuverlässig verhindern. Anwendungsfehler führen allerdings häufig zu einer verringerten Wirksamkeit.
Wie zuverlässig ist die hormonelle Kontrazeption?
Die Forschungsarbeiten zur Methode der Schwangerschaftsverhütung durch gezielte Gabe von Sexualsteroiden begannen in den 1920er Jahren. In den USA wurde 1960 das erste orale Kombinationspräparat „Enovid“ mit 150 µg Mestranol und 9,85 mg Norethynodrel eingeführt. In Deutschland brachte 1961 das Berliner Pharmaunternehmen Schering die Antibabypille „Anovlar“ mit 50 µg Ethinylestradiol und 4 mg Norethisteron auf den westdeutschen Markt. In der DDR folgte 1965 „Ovosiston“ von Jenapharm.1,2
Hierzulande sind insbesondere orale hormonelle Kontrazeptiva weit verbreitet, rund sechs Millionen Frauen in Deutschland verhüten mit der „Pille“. Orale Kontrazeptiva sind in der Regel gut verträglich und bei korrektem Gebrauch auch höchst effektiv. Sehr selten eintretende Schwangerschaften sind überwiegend auf Anwendungsfehler zurückzuführen. Bei kombinierten oralen Kontrazeptiva (KOK) wird als Estrogen meist das synthetische Ethinylestradiol (EE) eingesetzt. Die tägliche EE-Dosis lag früher bei über 50 μg pro Tag und sank durch fortlaufende Weiterentwicklung bis auf 20–30 μg EE pro Tag bei den heutigen Präparaten (sogenannte Mikropillen).1,3
Gastrointestinale Erkrankungen oder eine die Anwendung bestimmter Antibiotika können allerdings die Wirksamkeit von hormonellen Kontrazeptiva herabsetzen: Es wird daher empfohlen, bei gleichzeitiger Einnahme eines Antibiotikums zu überprüfen, ob dieses mit hormonellen Kontrazeptiva wechselwirkt und sofern nötig zusätzliche kontrazeptive Maßnahmen (Barrieremethoden) anzuwenden.4
Pearl-Index
Die kontrazeptive Wirksamkeit einer Verhütungsmethode wird durch den Pearl-Index (PI) angegeben. Dieser gibt die Zahl ungewollter Schwangerschaften pro 100 Frauenjahre bei Anwendung einer spezifischen Form der Kontrazeption an: Je kleiner der Pearl-Index, desto sicherer ist die Methode der Schwangerschaftsverhütung. Ein Beispiel: Ein Pearl-Index von 1,2 bedeutet, dass von 100 Frauen, die ein Jahr lang mit dieser Methode verhüten, 1,2 Frauen ungewollt schwanger werden.3,4
Bei KOK liegt der Pearl-Index bei korrekter Anwendung im Mittel bei 0,3. In der Regel wird jedoch bei über der Hälfte der Frauen mindestens eine Tablette pro Zyklus vergessen, was zu einer Erhöhung des Pearl-Index führt. Man spricht dann auch vom Pearl-Index bei „typischer Anwendung“. Aus diesem Grund werden für Kontrazeptionsmethoden oft sowohl der Pearl-Index bei korrekter Anwendung als auch bei typischer Anwendung angegeben.4
Tabelle 1: Inzidenz von ungewollten Schwangerschaften im ersten Anwendungsjahr pro 100 Frauen bei typischer (Pearl-Index) und korrekter Anwendung (bereinigter Pearl-Index) verschiedener Kontrazeptionsmethoden. Modifiziert nach Wiegratz, Thaler 2011.4
| Methode | bereinigter Perl-Index (korrekte Anwendung) | Pearl-Index (typische Anwendung) |
|---|---|---|
| keine | 85 | 85 |
| Sterilisation der Frau | 0,5 | 0,5 |
| Sterilisation des Mannes | 0,1 | 0,15 |
| kombiniertes orales Kontrazeptivum | 0,3 | 8 (2,2a,b) |
| kontrazeptives Pflaster | 0,3 | 8 (1,2b) |
| kontrazeptiver Vaginalring | 0,3 | 8 (1,2b) |
| Gestagenpille mit Levonorgestrel (Minipille) | 0,3 | 8 |
| Gestagenpille mit Desogestrel | (0,14b) | (0,41b) |
| Depot-Gestagen (Medroxyprogesteronacetat) | 0,3 | 3 |
| Gestagen-Implantat | 0,05 | 0,05 |
| Intrauterinpessar (Kupfer) | 0,6 | 0,8 |
| Intrauterinpessar (Levonorgestrel) | 0,2 | 0,2 |
| Diaphragma mit Spermizid | 6 | 16 |
| Kondom für den Mann (ohne Spermizid) | 2 | 15 |
| Kondom für die Frau (ohne Spermizid) | 2 | 21 |
| Spermizid | 18 | 29 |
| Intravaginalschwamm (Nulliparae) | 9 | 16 |
| Intravaginalschwamm (Parae) | 20 | 32 |
| Coitus interruptus | 4 | 27 |
| periodische Abstinenz | 3-5 | 25 |
a ergänzt durch Daten von Dinger et al. 2011
b ergänzt durch Daten von Mansour et al. 2010
Wirkmechanismus der hormonellen Kontrazeption
Der wichtigste Wirkungsmechanismus der hormonellen Kontrazeptiva ist die Unterdrückung des Eisprungs (Ovulation) (Abb. 1). Estrogen-Gestagen-Kombinationspräparate werden deshalb auch Ovulationshemmer genannt. Das enthaltene künstliche Estrogen und Gestagen ähneln dem natürlichen Estradiol und Progesteron. Daher sind sie in der Lage, über den natürlichen negativen Rückkopplungsprozess auf die Hypothalamus-Hypophysen-Ovar-Achse die FSH- und LH-Sekretion zu hemmen. Ohne LH-Anstieg erfolgt kein Eisprung, sodass eine Schwangerschaft verhindert wird. Zudem wird durch die Anwendung hormoneller Kontrazeptiva die körpereigene Produktion von Estradiol und Progesteron supprimiert. Als Folge bleiben Follikelreifung, Ovulation und Gelbkörperbildung aus.3,4
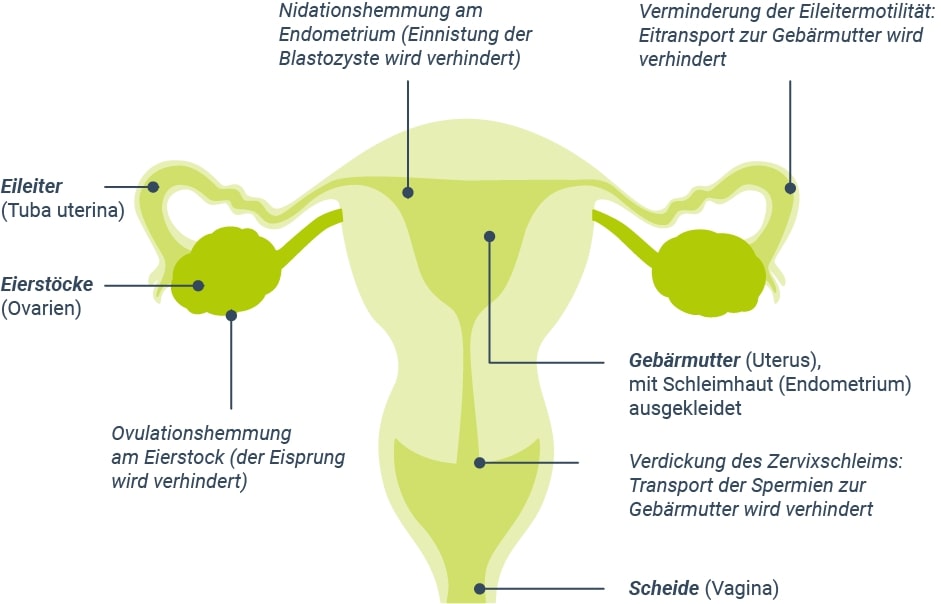
Abbildung 1: Wirkmechanismus hormoneller Kontrazeptiva.
Die Gestagene sind die entscheidende Wirkkomponente in Kombinationskontrazeptiva. Das Estrogen, meist Ethinylestradiol, wirkt am Endometrium proliferativ. Diese Wirkung wird jedoch durch die gleichzeitige Gestagengabe verhindert, sodass kein implantationsfähiges Endometrium entsteht. Weitere zusätzliche kontrazeptive Mechanismen sind Verminderungen der Tubenmotilität und eine Verdickung des Zervixschleims.3,4
Eine ebenfalls entscheidende Rolle spielt die Wirkung der Estrogene und Gestagene auf die Synthese des sexualhormonbindenden Globulins (SHBG). Durch das in fast allen kombinierten oralen Kontrazeptiva enthaltene Ethinylestradiol wird die SHBG-Synthese in der Leber gesteigert. Während eine ganze Reihe von Gestagenen die SHBG-Steigerung durch Ethinylestradiol selbst nicht beeinflusst, hat das häufig in kombinierten Pillen enthaltene Gestagen Levonorgestrel eine hemmende Wirkung auf die SHBG-Synthese in der Leber und wirkt somit der Wirkung des Ethinylestradiols entgegen.3,5
Das Sexualhormon Testosteron liegt im Körper nur teilweise ungebunden bzw. frei vor, da der Großteil des Testosterons relativ fest an SHBG gebunden ist. Ein weiterer Teil ist etwas lockerer an Albumin gebunden. Allerdings kann nur freies Testosteron an den Androgenrezeptor binden und somit im Körper biologisch aktiv werden. Aufgrund der durch Ethinylestradiol ausgelösten SHBG-Erhöhung wirken daher alle ethinylestradiolhaltigen Kontrazeptiva antiandrogen, da sie zu einem Absinken der freien Testosteronspiegel führen. Wie stark die antiandrogene Wirkung ausgeprägt ist, hängt allerdings auch davon ab, welches Gestagen in dem Kombinationspräparat enthalten ist.3,5,6
So verdrängen zum Beispiel die Gestagene Levonorgestrel, Norethisteron, Gestoden und Desogestrel das Testosteron aus der SHBG-Bindung und wirken damit der antiandrogenen Ethinylestradiol-Wirkung entgegen. Levonorgestrel besitzt – ebenfalls wie Norethisteron – eine androgene Restwirkung am Androgenrezeptor. Trotzdem ist beim Einsatz von Präparaten mit Levonorgestrel oder Norethisteron nicht in jedem Falle mit Androgenisierungserscheinungen zu rechnen.5
Umgekehrt wurde auch bei kombinierten Kontrazeptiva mit Ethinylestradiol und Levonorgestrel eine Besserung von Akne gezeigt, die aber geringer ausgeprägt war im Vergleich zu Präparaten, die ein antiandrogenes Gestagen wie beispielsweise Dienogest oder Chlormadinonacetat enthielten.8
-
Aberl C. & Thaler C. Empfängnisverhütung: Welche Methode für welches Paar? MMW - Fortschritte der Medizin 2021; 163: 52–61.
-
60 Jahre Antibabypille – ein Rückblick und Ausblick. Online unter: www.pharmazeutische-zeitung.de/60-jahre-antibabypille-ein-rueckblick-und-ausblick-119483/. Letzter Zugriff: 15.05.2024.
-
Strowitzki T. & Rabe T. Hormonale Kontrazeption. Gynäkologe 2005; 38: 1007-1020.
-
Wiegratz I. & Thaler C. Hormonal contraception: what kind, when, and for whom? Dtsch Arztebl Int. 2011; 108: 495-506.
-
Birkhäuser M. Klinische Bedeutung von gestagenen Partialwirkungen. Gynäkologische Endokrinologie 2006; 4:52–64.
-
van der Vange, N., et al. (1990). Effects of seven low-dose combined oral contraceptives on sex hormone binding globulin, corticosteroid binding globulin, total and free testosterone. Contraception, 41(4), pp. 345-52.
-
Ludwig, M., Grave, C., & Hugo, U. (2006). Orale Kontrazeptiva mit antiandrogen wirksamer gestagener Komponente. Teil 1: Grundlagen. Frauenarzt, 47, S. 25-8.
-
Ludwig, M., Grave, C., & Hugo, U. (2006). Orale Kontrazeptiva mit antiandrogen wirksamer gestagener Komponente. Teil 2: Dermatologische Indikationen, PCOS, perimenopausaler Übergang, Kontraindikationen. Frauenarzt, 47, S. 116-24.

